Categoría: blog

¿Cuánto cuesta la cirugia lasik en 2026?
El costo de la cirugía LASIK puede variar según varios factores, como la ubicación geográfica, la reputación y experiencia del cirujano, el tipo de tecnología utilizada y las características individuales del paciente.
En general, el costo de la cirugía LASIK por ojo puede oscilar entre unos miles de pesos. Es importante tener en cuenta que estos precios son solo una estimación y pueden variar significativamente.
Además del costo de la cirugía en sí, es posible que haya otros cargos asociados, como las evaluaciones preoperatorias, los medicamentos postoperatorios y las visitas de seguimiento. Asegúrate de obtener un desglose detallado de los costos y discutir cualquier pregunta o inquietud con el cirujano u oftalmólogo antes de tomar una decisión.
¿Cuánto cuesta la cirugía Lasik?: ¿Qué es la cirugía Lasik?
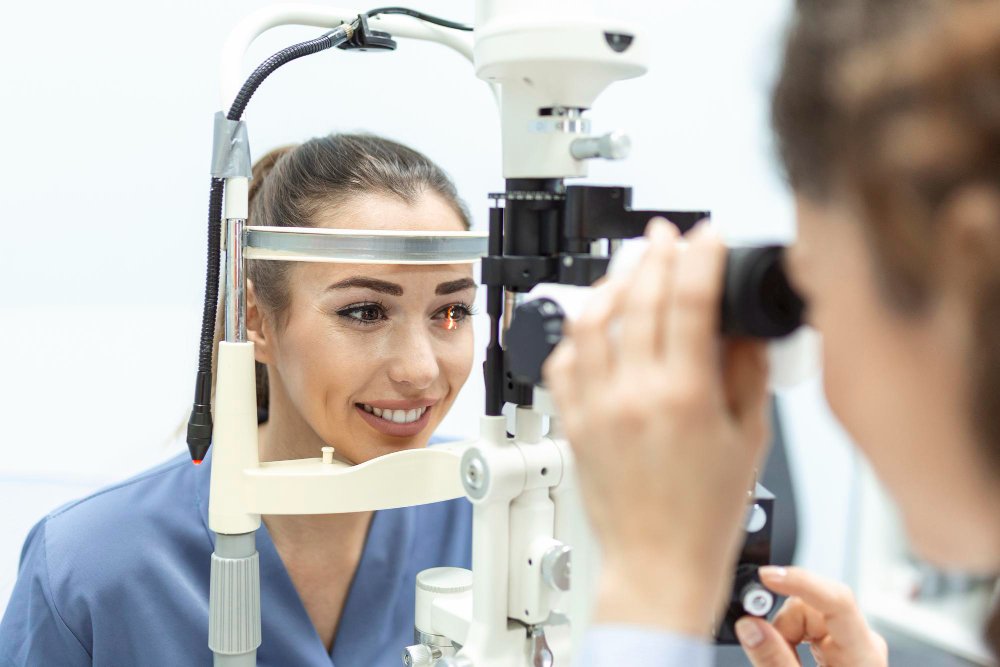
La cirugía LASIK es un procedimiento oftalmológico utilizado para corregir problemas de visión, como la miopía (dificultad para ver de lejos), la hipermetropía (dificultad para ver de cerca) y el astigmatismo.
Además de corregir problemas de visión, la cirugía LASIK mejora significativamente la calidad de vida de los pacientes al permitirles realizar actividades cotidianas sin las complicaciones de usar gafas o lentes de contacto.
¿Cómo es la cirugia lasik?
- Evaluación inicial: Antes de la cirugía láser, el oftalmólogo realizará una evaluación completa de tus ojos para determinar si eres un candidato adecuado para el procedimiento LASIK. Esto puede incluir pruebas de agudeza visual, medición de la refracción ocular, topografía corneal y evaluación de la salud ocular en general.
- Preparación: Antes de la cirugía, se administrarán gotas anestésicas en los ojos para adormecerlos y garantizar tu comodidad durante el procedimiento. También se pueden utilizar medicamentos para relajar o calmar los nervios.
- Creación del colgajo corneal: El cirujano utilizará un instrumento llamado microquerátomo o un láser de femtosegundo para crear un colgajo delgado en la córnea. Este colgajo se levanta suavemente para acceder a la capa interna de la córnea.
- Reshapeo de la córnea: Con el acceso a la capa interna de la córnea, se utiliza un láser de excimer para remodelar la córnea de acuerdo con las especificaciones necesarias para corregir el problema de visión. El láser elimina minúsculas cantidades de tejido corneal de manera controlada y precisa para modificar su forma y enfocar la luz correctamente en la retina.
- Reposicionamiento del colgajo corneal: Después de realizar el reshapeo corneal, el colgajo corneal se vuelve a colocar en su posición original, sin necesidad de puntos de sutura. Se adhiere por sí solo y comienza a sanar naturalmente.
¿Cuánto cuesta la cirugia lasik en México?
Para obtener información precisa sobre el costo de la cirugía ocular que requieres para cada ojo, te recomendamos programar una consulta de valoración con nuestros especialistas. El precio puede variar según el procedimiento específico que se realizará, por lo tanto, no podemos proporcionar un costo específico en este momento.
Por lo general, ofrecemos planes de pago que comienzan a partir de $2,500 como pago inicial, sujeto a la autorización de la clínica. Es importante tener en cuenta que estos montos pueden variar según cada caso individual.
Factores que influyen en el costo de la cirugía LASIK en México
En esta sección se pueden detallar los diferentes procedimientos y aspectos que afectan el precio de la cirugía LASIK en México, tales como:
- Experiencia y reputación del cirujano: Los precios pueden variar según la experiencia y la trayectoria del especialista en cirugía LASIK.
- Tecnología utilizada: Describir cómo diferentes tecnologías, como el LASIK tradicional versus el LASIK con láser de femtosegundo, pueden afectar el costo.
- Ubicación de la clínica: Los precios pueden diferir significativamente entre ciudades grandes como Ciudad de México y áreas más pequeñas o rurales.
- Servicios adicionales: Incluir información sobre qué servicios están incluidos en el costo total, como exámenes preoperatorios, cuidados postoperatorios y revisiones.
Las características individuales de cada paciente pueden influir en el costo y el tipo de procedimiento utilizado.
Comparación de precios: ¿Cuánto cuesta la cirugía LASIK en distintas ciudades de México?
En esta sección se puede hacer una comparación de los costos de la cirugía LASIK en diferentes ciudades y tipos de clínicas en México:
- Precios promedio en ciudades principales: Comparar los costos en ciudades como Ciudad de México, Guadalajara, Monterrey, y otras.
- Clínicas especializadas vs. hospitales generales: Analizar cómo varían los precios dependiendo del tipo de establecimiento.
- Ofertas y promociones locales: Información sobre promociones y descuentos que algunas clínicas en México pueden ofrecer en diferentes momentos del año.
Algunas clínicas han demostrado, una y otra vez, su capacidad para ofrecer precios competitivos y atención de calidad en diferentes ciudades.
Consideraciones adicionales al evaluar el costo de la cirugía LASIK en México
Aquí se pueden detallar aspectos adicionales que los pacientes deben tener en cuenta al evaluar el costo de la cirugía LASIK en México:
- Opciones de financiamiento y seguros médicos: Información sobre planes de financiamiento, pagos a plazos y seguros médicos que podrían cubrir parte del costo de la cirugía. A veces los seguros médicos pueden cubrir parte del costo de la cirugía, especialmente en casos específicos como atletas o combatientes.
- Beneficios a largo plazo vs. costo inicial: Evaluar cómo la inversión inicial en LASIK se compara con los costos continuos de gafas y lentes de contacto a lo largo del tiempo.
- Experiencias y testimonios de pacientes en México: Historias y opiniones de personas que se han sometido a la cirugía LASIK en México, destacando cómo valoraron el costo en relación con los resultados obtenidos.
¿Por qué elegir a Quítate los Lentes para realizarte tu Cirugía LASIK?
- Contamos con 17 años de experiencia realizando más de 5,000 cirugías al año
- Operate ahora y paga a cómodas cuotas hasta en 1 año
- Tratamiento de todo tipo de padecimientos oculares
- Contamos con la más avanzada tecnología en operaciones láser
- Precios accesibles y personalizados
- La operación es ambulatoria y sólo demora unos cuantos minutos
- No se requiere de tarjeta de crédito ni referencias bancarias
- Puedes operarte desde los 21 años (depende de valoración profesional)
- Obtén descuentos o promociones para tu cita de valoración al agendar tu cita aquí
- Éxito en 99.9% de las cirugías de láser